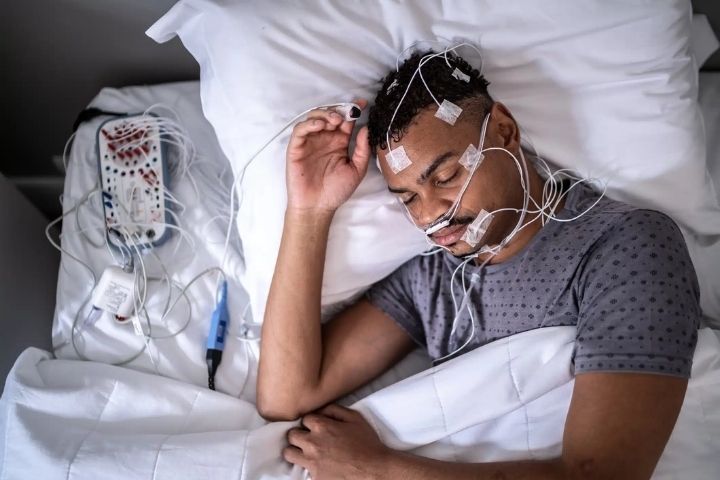
Comprender qué enfermedades puede detectar un estudio del sueño es clave para identificar problemas ocultos que afectan tanto tu salud física como mental. Hoy en día, cada vez más personas recurren a este examen del sueño para descubrir el origen de sus dificultades al dormir y mejorar su calidad de vida.
Este estudio, conocido como polisomnografía (PSG), registra la actividad cerebral, respiratoria, cardíaca y muscular durante la noche siguiendo los lineamientos de la American Academy of Sleep Medicine (AASM) y la clasificación ICSD-3.
1. Apnea del sueño: pausas respiratorias mientras duermes
La apnea del sueño es uno de los trastornos más frecuentes detectados mediante la polisomnografía. Se caracteriza por interrupciones repetidas de la respiración que provocan despertares breves y disminución del oxígeno en sangre.
Existen tres tipos:
- Apnea obstructiva: causada por un bloqueo físico en las vías respiratorias.
- Apnea central: el cerebro no envía las señales necesarias para respirar.
- Apnea mixta: combina ambas causas.
Según la AASM, la apnea obstructiva del sueño afecta entre el 9 % y el 38 % de los adultos y, si no se trata, aumenta el riesgo de hipertensión, arritmias y accidentes cerebrovasculares (Johns Hopkins Medicine, 2023).
Los ronquidos intensos y la somnolencia diurna son señales de alerta. En casos leves o sin comorbilidades, el diagnóstico puede realizarse con una prueba domiciliaria (Home Sleep Apnea Testing, HST), pero en cuadros complejos se recomienda polisomnografía completa.
Caso Real:
Una paciente de 45 años, con sobrepeso y ronquidos severos, fue evaluada mediante HST, confirmándose apnea moderada. Tras iniciar tratamiento con CPAP (presión positiva continua en la vía aérea), su fatiga matinal desapareció en dos semanas.
Te puede interesar: ¿Por qué roncan las mujeres?
2. Insomnio crónico: dificultad persistente para dormir

El insomnio crónico es otro trastorno que puede evaluarse en un estudio del sueño, aunque el diagnóstico es principalmente clínico. Durante la PSG se analizan las fases del sueño y el tiempo total de descanso.
Si se detectan alteraciones en las fases N2 o N3 (sueño profundo) o en la latencia REM, el especialista puede determinar si el insomnio tiene un origen fisiológico o psicológico. La AASM recomienda la terapia cognitivo-conductual para el insomnio (CBT-I) como tratamiento de primera línea; los fármacos se reservan para casos refractarios.
De acuerdo con ScienceDirect (2024), el insomnio crónico está vinculado con depresión, ansiedad y disminución del sistema inmunológico. Escalas como la Epworth Sleepiness Scale y cuestionarios de higiene del sueño ayudan a complementar el diagnóstico.
3. Narcolepsia: somnolencia diurna excesiva
La narcolepsia es un trastorno neurológico caracterizado por episodios de sueño repentinos durante el día. El diagnóstico combina la polisomnografía nocturna y la prueba de latencias múltiples de sueño (MSLT), que mide cuánto tarda una persona en quedarse dormida en varias siestas programadas.
El NIH reporta que afecta al 0.02 % - 0.05 % de la población y suele confundirse con fatiga.
La PSG ayuda a detectar entradas anómalas en fase REM, mientras que el MSLT confirma el diagnóstico al observar latencias menores de 8 minutos. La cataplejía (pérdida repentina del tono muscular) y las alucinaciones hipnagógicas son síntomas característicos.
4. Síndrome de piernas inquietas: movimientos involuntarios nocturnos
El SPI se manifiesta con una necesidad irresistible de mover las piernas, acompañada de sensaciones de hormigueo o ardor. La PSG permite detectar movimientos periódicos de las extremidades (PLMS), que interrumpen el sueño profundo (fase N3).
Este trastorno afecta al 5 %–10 % de la población adulta, según la Sleep Foundation (2023), y es más común en mujeres y adultos mayores.
Identificarlo ayuda a tratar causas como la deficiencia de hierro, neuropatías o efectos secundarios de medicamentos. El tratamiento suele incluir suplementación de hierro, ajustes de estilo de vida y, en algunos casos, medicación dopaminérgica.
5. Trastornos del ritmo circadiano: desajuste del reloj biológico
Estos trastornos ocurren cuando el reloj interno del cuerpo no se sincroniza con los horarios sociales o laborales. La PSG y la actigrafía permiten determinar los patrones de sueño y vigilia.
Entre los más comunes están:
- Síndrome de retraso de fase (dormirse muy tarde).
- Síndrome de fase avanzada (dormirse muy temprano).
El tratamiento combina fototerapia, cronoterapia y melatonina supervisada. Según MedicineNet (2024), los turnos nocturnos y el uso excesivo de pantallas alteran la secreción de melatonina.
Ejemplo clínico: una estudiante universitaria con clases nocturnas presentó un retraso de fase de tres horas; se corrigió con exposición matutina a luz natural y ajuste progresivo de horario.
6. Parasomnias: conductas anormales durante el sueño

Las parasomnias son comportamientos o movimientos inusuales que ocurren mientras duermes, como hablar, caminar, comer o tener pesadillas recurrentes. Durante la PSG, los sensores y cámaras registran la actividad motora y cerebral para distinguir si el evento ocurre en sueño N3 (profundo) o fase REM (sueño activo).
Según Johns Hopkins Medicine, algunas parasomnias pueden asociarse con trastornos neurológicos o estrés severo. La diferenciación con crisis epilépticas nocturnas se realiza mediante PSG combinada con EEG. El tratamiento depende del tipo de parasomnia e incluye desde terapia psicológica hasta medicación.
Te puede interesar: Conoce para qué sirve una polisomnografía
7. Trastornos respiratorios y cardiovasculares asociados
En muchos casos, el estudio del sueño también revela problemas respiratorios o cardíacos que se manifiestan durante el descanso. La saturación de oxígeno y la frecuencia cardíaca anormal durante la noche pueden ser señales de enfermedades como:
- Hipoventilación nocturna: respiración superficial que reduce el oxígeno en sangre.
- Arritmias nocturnas: alteraciones en el ritmo cardíaco detectadas durante los despertares.
- Síndrome de obesidad-hipoventilación: combinación de apnea y sobrepeso.
La detección temprana de estos cuadros permite prevenir complicaciones graves como infartos o fallos respiratorios.
8. Trastornos neurológicos y epilepsia nocturna
Algunos tipos de epilepsia o alteraciones neurológicas se manifiestan solo durante el sueño. La polisomnografía combinada con un electroencefalograma (EEG) prolongado identifica descargas eléctricas anormales y movimientos involuntarios.
Según el NIH, este estudio permite diferenciar entre crisis epilépticas y parasomnias complejas. El diagnóstico preciso evita tratamientos erróneos y orienta al neurólogo hacia la medicación o cirugía más adecuada.
Ahora ya sabes qué enfermedades puede detectar un estudio del sueño y por qué es tan importante realizarlo ante síntomas de ronquidos, somnolencia diurna o dificultad para concentrarte.
Este examen no solo identifica alteraciones respiratorias y neurológicas, sino que también contribuye a detectar problemas cardiovasculares y circadianos.
Seguir las recomendaciones de la AASM y mantener hábitos saludables (rutina de sueño constante, evitar pantallas antes de dormir, ejercicio regular) mejora la eficacia de cualquier tratamiento.
En Somnium Perú contamos con especialistas en medicina del sueño y tecnología de última generación para diagnosticar y tratar tus problemas de descanso. Si crees que podrías padecer alguno de estos trastornos, contáctanos aquí y programa tu evaluación médica.
Revisado por el Dr. Omar Gonzales, Otorrinolaringólogo especializado en medicina del sueño. CMP: O37321 / RNE: 018065
Magister-Doctor en Medicina. Especialista en Otorrinolaringología. Estudios de Subespecialidad en Otoneurología y Medicina del Sueño (ESPAÑA). Diplomado en Medicina del Sueño. Pasantía en Cirugía plástica facial y estética (Brasil-Chile).
